Przewlekły katar – kiedy zwykły objaw staje się poważnym problemem
Każdy z nas zna katar – nieproszony dodatek do przeziębienia czy alergii. Zwykle mija po kilku dniach i szybko o nim zapominamy. Ale co w sytuacji, gdy wydzielina z nosa utrzymuje się tygodniami, a nawet miesiącami? Dla osób przewlekły katar staje się codziennym utrapieniem, które wpływa na komfort życia, sen, a nawet relacje zawodowe. Właśnie wtedy warto pomyśleć o specjalistycznym leczeniu.
Przewlekły katar – objaw, którego nie warto lekceważyć
Przewlekły katar to więcej niż kłopotliwe korzystanie z chusteczek- to przewlekły stan, który może sygnalizować głębszy problem zdrowotny. To stan, w którym wydzielina z nosa utrzymuje się ponad 12 tygodni i często towarzyszą mu inne objawy: zatkany nos, zaburzenia węchu, ból głowy, nawracające infekcje zatok czy uczucie spływania wydzieliny po tylnej ścianie gardła. Dla pacjentów w Warszawie, którzy żyją w szybkim tempie, przewlekły katar oznacza realne ograniczenie – od trudności w oddychaniu po chroniczne zmęczenie.
Dlaczego katar nie mija? Najczęstsze przyczyny
Z pozoru błahy problem może mieć wiele źródeł. Do najczęstszych należą:
- Alergie- szczególnie na roztocza, pyłki i kurz.
- Przewlekłe zapalenie zatok- które często rozwija się po niedoleczonych infekcjach.
- Skrzywiona przegroda nosa- utrudniająca prawidłową wentylację zatok.
- Polipy nosa- niewielkie zmiany, które fizycznie blokują drogi oddechowe.
- Czynniki środowiskowe- zanieczyszczone powietrze, smog czy suche powietrze w mieszkaniach.
Warto pamiętać: przewlekły katar nie jest chorobą samą w sobie, ale sygnałem, że w organizmie dzieje się coś więcej. I właśnie to „więcej” powinno być punktem wyjścia do diagnozy.
Przewlekły katar Warszawa – jak wygląda diagnostyka?
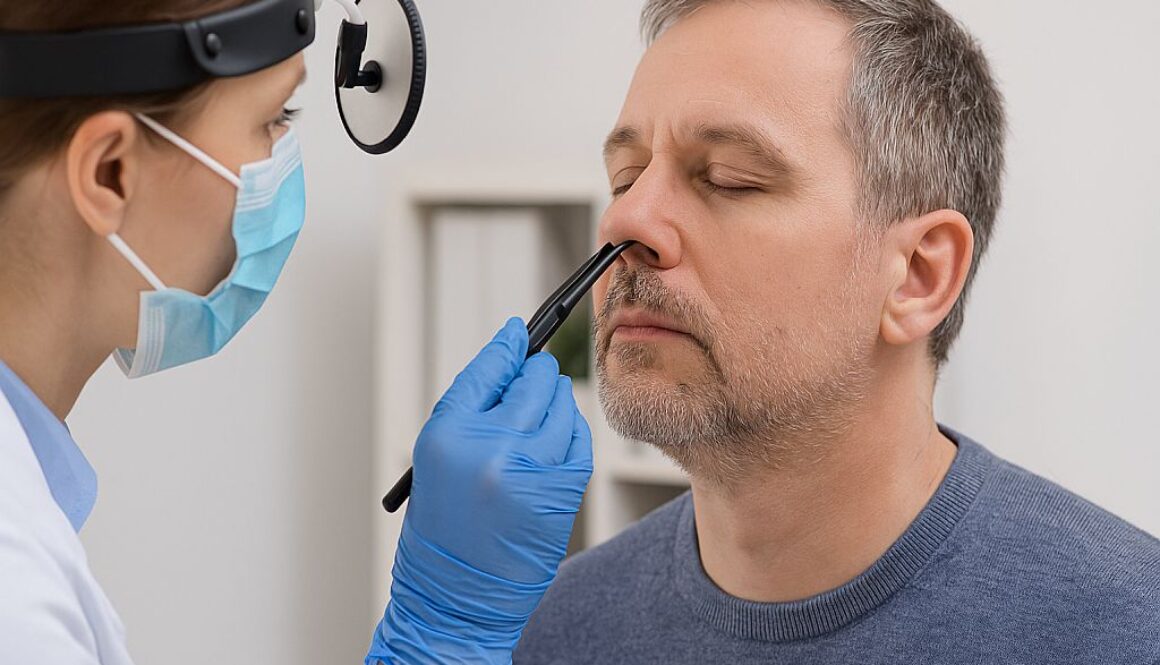
W MCM Wiktorska w Warszawie każdy pacjent z przewlekłym katarem przechodzi szczegółową diagnostykę. Badanie laryngologiczne, endoskopia nosa i zatok, a czasem także testy alergiczne czy tomografia komputerowa pozwalają odkryć przyczynę problemu. Dzięki temu leczenie przewlekłego kataru nie ogranicza się do doraźnego łagodzenia objawów, ale trafia w sedno dolegliwości.
Pacjenci często są zaskoczeni, że źródło ich kłopotów wcale nie tkwi w samym nosie. Niekiedy przewlekły katar to efekt nieleczonej alergii, innym razem – powikłanie po infekcjach wirusowych czy problem anatomiczny, który wymaga korekty.
Leczenie przewlekłego kataru Warszawa – co naprawdę działa?
Każdy przypadek jest inny, dlatego leczenie przewlekłego kataru w Warszawie w MCM Wiktorska opiera się na indywidualnym podejściu. W zależności od przyczyny stosuje się różne rozwiązania:
Leczenie farmakologiczne – leki przeciwzapalne, przeciwalergiczne, krople do nosa czy preparaty zmniejszające obrzęk błony śluzowej.
Immunoterapia – w przypadku alergii, która leży u podstaw dolegliwości.
Nowoczesne metody endoskopowe – usuwanie polipów, korekta przegrody nosa, udrażnianie zatok.
Zalecenia stylu życia – nawilżanie powietrza, unikanie alergenów, zmiana nawyków środowiskowych.
Najważniejsze, by leczenie nie polegało na ciągłym stosowaniu kropli obkurczających nos, bo te paradoksalnie mogą nasilać problem i prowadzić do tzw. polekowego nieżytu nosa.
Przewlekły katar a jakość życia
Pacjenci często przyznają, że dopiero po skutecznym leczeniu przewlekłego kataru zauważyli, jak bardzo ten objaw ograniczał ich codzienność. Lepszy sen, swobodny oddech, odzyskany węch to rzeczy, które doceniamy dopiero wtedy, gdy je odzyskamy.
Dlaczego warto zgłosić się do specjalisty w Warszawie?
Wielu pacjentów latami bagatelizuje przewlekły katar, traktując go jak drobną niedogodność. Tymczasem nieleczony może prowadzić do poważniejszych komplikacji – przewlekłych zapaleń zatok, utraty węchu, a nawet zaburzeń snu i spadku odporności.
W MCM Wiktorska stawiamy na rzetelną diagnostykę i skuteczne leczenie, dopasowane do przyczyny dolegliwości. Dzięki temu pacjent zyskuje nie tylko chwilową ulgę, ale trwałą poprawę jakości życia.